LE COUDE DU GOLFEUR
 Le Dr Rouillon, Médecin fédéral national, vous répond sur l’une des plus fréquentes pathologies du golfeur : le coude.
Le Dr Rouillon, Médecin fédéral national, vous répond sur l’une des plus fréquentes pathologies du golfeur : le coude.
Le nom « tennis elbow » est utilisé à tort pour désigner des pathologies du coude très variées. Le tennis, très fréquemment en cause, n’est pas la seule circonstance déclenchante. Cette entité fut décrite dès 1873 par Runge (1) puis reprise dans la littérature anglo-saxonne par Morris en 1882 (2) la décrivant comme le « lawn tennis elbow ».
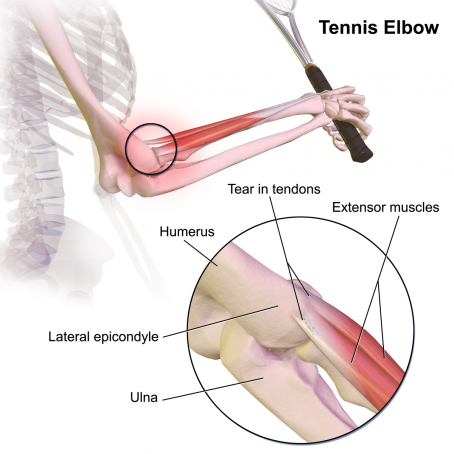
« L’épicondylite » est une pathologie d’insertion du tendon commun des muscles épicondyliens. Les lésions se situent à la partie supérieure du tendon. Elles correspondent à l’insertion de l’extensor carpi radialis brevis (court extenseur radial du carpe) et de l’extensor communis digitarum (extenseur commun des doigts). C’est une pathologie dégénérative très rarement inflammatoire. Le terme approprié pour la désigner devrait être épicondylalgie tendineuse dégénérative (ETD).
« Bonjour, je suis Pierre Lahargue, ingénieur –chercheur en informatique, j’ai 40 ans. J’ai joué un peu au golf au lycée, mais je pratique ce sport régulièrement surtout depuis cinq ans, à raison d’une fois par semaine, un petit peu plus pendant les périodes de vacances. Or depuis quelque temps, j’ai mal au coude (gauche). J’ai même l’impression que ça empire : en intensité quand je joue au golf, et je ressens une gêne plus ou moins importante dans tous les gestes quotidiens. Est-ce ma technique qui n’est pas bonne ? Aurais-je pris une mauvaise habitude? Est-ce que je veux taper trop fort ? Je n’ai jamais changé mes clubs depuis mes débuts, peut-être sont –ils trop lourds par rapport à ce qu’on fait maintenant, ou mal adaptés à ma personne (c’était déjà des clubs d’occasion) ? Pouvez-vous me donner des pistes pour savoir ce que je dois faire ? »
Dr Rouillon : Les douleurs du coude chez le golfeur sont une cause fréquente d’arrêt temporaire de la pratique du jeu. Le plus souvent, elles sont dues à des erreurs dans le choix du matériel ou à de mauvaises conditions d’entraînement. Vous avez donc déjà assez bien identifié le problème.
Selon une étude du Dr Andrew J. McHardy, réalisée (parution 2006) sur une population de mille joueurs australiens, 15, 8% ont été touchés par une blessure, la blessure la plus courante concernant le dos (entre 25 et 33% des cas). Les blessures au coude arrivent en deuxième position, touchant 17,2% des golfeurs ayant contracté une douleur en pratiquant le golf.
On constate que les golfeurs « du dimanche » sont davantage touchés (25 à 33%) que les professionnels ou joueurs amateur de haut niveau (7 à 10%, chez les professionnels). En France, nous ne disposons pas à ce jour de statistiques concernant les golfeurs « loisirs ». Mais nous savons que parmi l’élite amateur masculine, le coude représente 2,5% du nombre des blessures, et 6,5 % chez les femmes, souffrant généralement de l’épicondyle gauche chez les droitières (enquête épidémiologique sur le Top 50 du classement amateur).
Les causes pour lesquelles une douleur au coude se déclare, sont assez différentes selon que vous êtes simple joueur de club ou joueur de haut niveau. Chez les pros, la fréquence trop élevée des swings au practice entrainent des microtraumatismes répétés. Quand aux amateurs, ils mettent trop de pression sur le grip (main gauche pour les droitiers) et serrent leur club plus fort à la montée que les professionnels ( Etude de Faber et Coll ; Am J Sports Med 2009).
Comment se manifestent les douleurs au coude les plus fréquentes ?
En tout premier lieu, ce sont les tendons qui sont touchés. Ce peut être le très classique « tennis elbow », lequel concerne également les golfeurs, ou tout simplement le « golf elbow ».
Dans le cas du tennis elbow, ce sont les tendons dits « épicondyliens » qui sont touchés (à l’extérieur du coude). Ce sont ceux qui permettent l’extension du poignet et des doigts. Dans le cas du « golf elbow », ce sont les tendons dits « épithrochléens » qui sont en cause (à l’intérieur du coude), ceux qui permettent la flexion du poignet et des doigts donc la préhension. Dans les deux cas, le traitement mais également la prévention sont assez similaires. Ces atteintes tendineuses touchent davantage les femmes que les hommes, principalement l’épicondyle gauche chez les droitières.
Plus rarement, on peut découvrir une arthrose du coude, le plus souvent chez des sujets qui ont eu une fracture du coude antérieurement. D’autres causes plus rares existent et seront diagnostiquées par votre médecin suite à un examen médical précis et une imagerie de qualité (radiographies, échographie, scanner ou IRM selon les cas).
Le tendon est touché, mais touché comment ? Et que peut-on faire ?
Les atteintes tendineuses ou tendinopathies (« tendinites ») correspondent en fait à des micro-ruptures de fibres du tendon. Le traitement aura donc comme premier objectif de favoriser la cicatrisation du ou des tendons douloureux. L’aspect inflammation doit également être pris en compte mais ce sont les éléments qui permettent une cicatrisation de bonne qualité qui sont les plus importants (techniques de kinésithérapie adaptées).
GROS PLAN SUR l’ÉPICONDYLITE le « tennis elbow »
Les douleurs sont situées au niveau de la face externe du coude et se manifestent dans certains gestes de la vie courante, comme le fait de se servir à boire.
L’examen clinique va retrouver ces douleurs à la palpation, à la contraction des tendons en cause et à l’étirement.
Il est important de savoir quel est l’état réel des tendons et en particulier, s’il existe des calcifications, une rupture partielle ou une cicatrice de rupture ancienne. Pour cela, les techniques d’imagerie sont très performantes, l’échographie étant l’examen de référence car effectué en dynamique, le radiologue demandant au patient de contacter les muscles explorés.
Dans la plupart des cas, le traitement se décline comme suit :
– Un traitement médicamenteux à base d’anti-inflammatoires.
– Une prise en charge en kinésithérapie. Soit par le biais de techniques de physiothérapie dont l’efficacité n’est pas démontrée au plan scientifique (ultra-sons, ondes de choc, Tecar). Soit avec la mise en place d’un protocole de travail excentrique (décrit en 1986 par Stanish), dont l’efficacité est certaine sur le plan scientifique. Les protocoles utilisés ici sont bien connus des kinésithérapeutes, lesquels vous montreront les exercices à réaliser quotidiennement chez vous en complément des séances de rééducation.
– Dans certains cas, il peut être nécessaire d’avoir recours à 1 à 3 infiltrations d’un dérivé de cortisone. Leur mise en œuvre n’intervient que si la première étape du traitement ne règle pas le problème (anti inflammatoires et kinésithérapie).
– Dans le cas des ruptures partielles, les injections de PRP (ce sont des facteurs de croissance contenus dans certains éléments de votre propre sang) peuvent être indiquées.
– Sachez que les indications chirurgicales sont rares, mais elles existent à un stade chronique.
À retenir : Il faut bien comprendre que la base d’un traitement efficace repose en très grande partie sur la rééducation selon les protocoles excentriques de Stanish, quelques soient les options thérapeutiques choisies en complément.
Golfeurs « amateurs » : Sachez prévenir la douleur !
La prévention repose sur l’analyse des facteurs favorisants les problèmes de coude :
– En premier lieu des clubs inadaptés : vous devez choisir vos clubs avec soin, en fonction de votre niveau de jeu, de votre vitesse de swing et de votre âge ! Le point le plus important concerne ici les shafts (manches des clubs) qui ne doivent pas être trop lourds, ni trop rigides. Les grips doivent être adaptés à la taille de vos mains et doivent être changés tous les ans si vous jouez régulièrement. Enfin, choisissez des têtes de club suffisamment tolérantes en fonction de votre niveau de jeu. Pour tout cela, la bonne démarche est d’effectuer un fitting avant de choisir vos nouveaux clubs et dans tous les cas, de faire vérifier vos grips.
– Un bon grip est un élément déterminant de cette prévention. Vérifier avec votre pro enseignant que la façon dont vous tenez le club ne soit pas pénalisante pour votre corps. Un grip trop fort ou trop faible entraine toujours des contraintes trop importantes sur les tendons du coude. C’est un élément à corriger dès que vous sentez apparaître des douleurs du coude.
– Vos modalités d’entraînement, autrement dit vos séances de practice peuvent également être en cause. Si vous avez tendance à faire des « grattes » ou à impacter trop souvent le tapis, l’entrainement doit, si cela est possible, s’effectuer sur une zone d’herbe et non sur tapis synthétique, et si ce n’est pas possible utilisez un tee bas. Par ailleurs, la fréquence avec laquelle vous tapez des balles est déterminante : le but du jeu n’est pas de « descendre » un sceau en un minimum de temps ! Evitez de taper plus de 3 balles par minute, 2 par minute est le meilleur rythme pour préserver votre corps, et même pour faire progresser votre jeu.
– Vous devez vous échauffer sans les clubs, y compris pour une séance de practice, et cela pendant 10 minutes au minimum. Ainsi vous jouerez mieux et limiterez le risque de blessure.
– Vous pouvez demander à votre kinésithérapeute des conseils pour effectuer des étirements des avants bras après avoir joué. Ou un matin sur deux, comme une petite routine. Cela vous prendra 10 minutes à chaque fois pour un bénéfice certain. De la même façon un travail léger de renforcement des avants bras, bien réalisé grâce aux conseils de votre kinésithérapeute, est un facteur positif dans le cadre de la prévention des douleurs du coude.
GROS PLAN SUR L’ÉPITROCHLÉITE le « golf elbow »
Les douleurs sont ici situées au niveau de la face interne du coude et réveillées par les gestes simples comportant un effort de serrage.
L’examen clinique va retrouver ces douleurs à la palpation, à la contraction des tendons en cause et à l’étirement.
De la même façon que pour le « tennis elbow », l’appréciation de l’état réel des tendons est nécessaire et doit amener à procéder au moins à une échographie de très bonne qualité.
Ensuite la démarche de traitement et de prévention est strictement identique à ce qui a été décrit ci-dessus dans le cas de l’épicondylite.
Le traitement devra suivre la même chronologie que dans le cas précédent. Seules les techniques de kinésithérapie seront différentes, car adaptés à la physiologie des tendons concernés.
Pour la prévention, les mêmes conseils doivent être pris en compte :
– Clubs adaptés.
– Bon grip.
– Modalités de votre entrainement.
– Echauffement.
– Conseils à demander à votre kinésithérapeute pour les étirements et le renforcement de ces tendons.
Que faire dès qu’on sent qu’on mal au coude ?
– En premier lieu, il faut appliquer du froid (glace, pack réfrigéré, …) pendant 25 minutes plusieurs fois par jour. Ceci est toujours plus efficace qu’une pommade, par exemple !
– Ensuite il faut un diagnostic rapide, car il est beaucoup plus beaucoup simple de traiter les problèmes tendineux du coude avant qu’ils ne deviennent chroniques. Malheureusement, trop souvent les joueurs consultent avec retard. Les douleurs n’étant pas permanentes au début, on se dit que ça va passer. C’est une erreur.
Que faut-il penser des « bracelets » amovibles que l’on place sur l’avant bras, près du coude ?
Ils sont assez répandus car ils donnent une impression de diminution des douleurs chez certains pendant la pratique du golf. Toutefois, leur efficacité réelle est assez hypothétique et en tout cas pas du tout démontrée sur le plan scientifique.
Les « bandages » adhésifs type K Taping ont-ils prouvé leur efficacité ?
Dans ce cas également les éléments de preuve irréfutable de leur efficacité manquent cruellement, même si vous trouverez toujours quelqu’un pour vous dire que ça l’a guéri. Ces produits correspondent à une mode dont on ne sait si elle va durer. Heureusement, au moins sont-ils inoffensifs.
A RETENIR !
Les douleurs tendineuses du coude, « golf elbow » comme « tennis elbow », sont la conséquence d’une sur utilisation des tendons dans de mauvaises conditions. Ceci correspond à ce que les anglo-saxons nomment « l’Overuse ». Il convient de s’en préoccuper dès l’apparition des premières douleurs pour éviter le passage à la chronicité. Des clubs inadaptés, une technique et en particuliers un grip de mauvaise qualité sont des causes très souvent retrouvées. De même, des erreurs dans la façon de s’entrainer au practice sont fréquentes. Il faut donc, dès les premiers signes, consulter 3 docteurs !
– Le docteur médecin en premier lieu, de façon à diagnostiquer et traiter.
– Le docteur des clubs (ou club maker) de façon à être certain de jouer avec des clubs qui vous conviennent parfaitement.
– Le docteur du swing (votre pro enseignant) afin de corriger les erreurs technique qui sont en cause (grip, force de serrage des clubs, …). Il vous conseillera également sur la façon de vous échauffer et sur l’organisation de vos séances de practice.
Si vous respectez ces conditions et si vous mettez en œuvre les quelques conseils de prévention donnés plus haut, vous éviterez ou pour le moins diminuerez très largement le risque de devoir interrompre pour plusieurs semaines, parfois plusieurs mois votre activité sportive favorite le golf.
Si vous êtes déjà touchés, ne désespérez pas, la combinaison de soins adaptés, le changement adéquat de matériel, et…quelques semaines de repos, suivi d’un bon protocole de prévention, vous permettront de retrouver les parcours dans les meilleurs délais. Et sans rechute.
L’ÉPICONDYLALGIE TENDINEUSE DÉGÉNÉRATIVE
Les causes
Les lésions surviennent à la suite d’une modification des contraintes tendineuses en qualité ou en quantité, quelquefois à la suite d’un traumatisme direct. Elles entraînent des lésions microscopiques, puis la réparation par un tissu fibroconjonctif ou nécrotique rarement inflammatoire.
À l’EXAMEN
L’examen microscopique révèle la présence d’invasion de fibroblastes et de granulations vasculaires, signant une hyperplasie angioblastique.
Il existe très fréquemment des zones de nécroses plus ou moins étendues s’ouvrant dans l’articulation (3). Macroscopiquement, les tissus apparaissent grisâtres, jaunâtres, œdémateux et friables (4).
LES DOULEURS
Les douleurs apparaissent progressivement ou brutalement sur la face latérale du coude. Elles irradient dans la loge antérolatérale de l’avant-bras.
LA POPULATION TOUCHEE
Cette pathologie touche la tranche d’âge 35-60 ans avec une prévalence de 1 à 3 % dans la population générale et 7 % chez les travailleurs manuels (5, 6).
Dans une étude de la Mayo clinique, Sanders (7) montre que 10 % d’un échantillon de 5 760 patients présente une ETD : 74 % sont guéris en 3 mois et 2,2 % ont recours ultérieurement à la chirurgie.
LE DIAGNOSTIC
Le diagnostic clinique est facile. La douleur est en effet déclenchée par la contraction isométrique, la palpation et l’étirement du tendon. On prendra soin de rechercher les nombreux diagnostics différentiels (radiculalgie, tendinopathie du biceps, compression du nerf radial, fracture de fatigue, pathologie intra-articulaire, etc.).
L’échographie et l’IRM confirment la présence de lésions intrinsèques plus ou moins étendues du tendon.
LES TRATEMENTS
Le traitement est avant tout médical (8, 9). Il est difficile, long et controversé. Il associe le repos relatif, les étirements, les massages transverses profonds et la reprogrammation excentrique des muscles épicondyliens. D’autres traitements très variés sont controversés ou n’ont pas fait la preuve de leurs efficacités (ultrason, mésothérapie, onde de choc, PRP…) (5, 10, 11).
Le traitement chirurgical est réservé aux échecs d’un traitement médical bien conduit suffisamment longtemps. De nombreuses techniques ont été proposées dans la littérature. Nirschl et Pettrone en 1979 (12) décrivent la résection du tissu pathologique tendineux et para tendineux. Baumgard en 1982 (13), puis Troisier en France (14) furent les premiers à proposer une désinsertion percutanée. Les résultats de cette technique sont comparables à ceux de la chirurgie ouverte (15-20). Après l’avènement de l’arthroscopie, Baker (3) fut le premier à décrire une désinsertion du tendon par voie arthroscopique. Depuis, de nombreux auteurs ont comparé différentes techniques : ouverte, percutanée et arthroscopie, avec leurs avantages et inconvénients (6, 20-25). Elles ont toutes un taux de bons et excellents résultats compris entre 79 % et 97 %. La technique arthroscopique entraîne des suites opératoires plus simples, une moindre morbidité et une reprise plus rapide des activités professionnelles et sportives (24, 25).
ÉTUDE DES CAS
Notre série comprend 68 patients avec un recul minimum de 18 mois et maximum de 5 ans. Deux patients ont été opérés des deux coudes, quatre patients sont perdus de vue. L’âge moyen est de 49,8 ans (34-69 ans). Il s’agit de 29 femmes et 41 hommes.
Le côté dominant est atteint de façon préférentielle (57d-13nd). 47 patients ont un travail de bureau, 27 un travail manuel et 17 patients sont en accident de travail. Dans 26 cas, le sport est l’élément déclenchant (tennis : 17 cas, golf : 9 cas). L’effort de préhension (15 cas), le bricolage et le jardinage (8 cas), le choc direct (1 cas), un art martial (1 cas), le vélo (1 cas), l’équitation (1 cas) et l’escalade (1 cas) sont les autres causes déclenchantes. Dans 15 cas, aucun facteur déclenchant n’est retrouvé. La durée préopératoire moyenne du traitement médical est de 21 mois (8 mois-5 ans). L’indication opératoire est posée après 8 mois d’un traitement médical bien conduit. Tous les patients ont bénéficié au minimum de séances de rééducation et deux infiltrations. Les autres thérapeutiques entreprises sont les ondes de choc (11 cas), le laser (6 cas), l’injection d’acide hyaluronique (1 cas), la mésothérapie (11 cas), l’ostéopathie (19 cas), les anti-inflammatoires (44 cas), l’acupuncture (5 cas) et le port d’une orthèse (7 cas). Un bilan d’imagerie a été réalisé pour chaque patient : échographie (41 cas), IRM (33 cas), arthro-scanner (1 cas), scintigraphie (1 cas) et électromyogramme (5 cas). Le bilan d’imagerie a toujours révélé des lésions intrinsèques du tendon commun des épicondyliens.
LA TECHNIQUE OPÉRATOIRE ET LES SUITES
L’hospitalisation est ambulatoire. Le patient sous anesthésie générale est installé en décubitus ventral ou controlatéral, coude à 90 ° (dans cette position les éléments vasculo-nerveux sont les plus éloignés des voies d’abord [Fig. 1]).

Figure 1 – IRM : déchirure du tendon commun épicondylien gauche.
Un garrot pneumatique est placé sur le bras. On trace sur la peau les repères anatomiques en prenant soin de bien localiser le nerf ulnaire. L’articulation est gonflée par le soft point postéro-latéral. Nous avons modifié la voie d’abord latérale pour la placer juste au-dessus du bord supérieur du tendon commun à quelques millimètres distal de l’épicondyle (Fig. 2).

Figure 2 – Épicondylite en vue arthroscopique ; ouverture du tendon dans l’articulation gauche.
Nous n’utilisons pas d’arthropompe, la poche de liquide d’irrigation est placée à 2 mètres de haut. L’arthroscope est introduit par voie antérolatérale puis poussé sur la capsule médiale. Un clou de Wissinger remplace l’arthroscope pour réaliser la voie d’abord médiale de dedans en dehors. L’articulation est ainsi explorée par les deux voies d’abord. Par voie médiale, on visualise la capsule articulaire en regard de la face profonde du tendon. Nous avons utilisé la classification de Baker (3) pour décrire les lésions. Nous avons observé 24 type 1, 29 type 2 et 16 type 3. Le bord supérieur du tendon et les parties adjacentes sont débridés au shaver. Notre geste opératoire est celui décrit par Nirschl (26). La moitié antérieure du tendon est désinsérée au bistouri électrique (VAPR °). Elle correspond au contingent de l’extenseur carpi radialis brevis et de l’extenseur communis digitarum. Nous pratiquons ensuite une résection des tissus pathologiques de la face profonde du tendon au shaver. La surface épicondylienne de désinsertion est abrasée à la fraise. Une manœuvre d’étirement maximal du tendon est réalisée à la fin de l’intervention.
Le coude est mobilisé dès le postopératoire. Aucune rééducation ni immobilisation ne sont prescrites. Dès que possible et en fonction de la douleur, le tendon est étiré. À partir de la sixième semaine, le patient commence des exercices de préhension progressifs en respectant l’indolence. Les activités nécessitant un serrage intense ne sont autorisées qu’a l’indolence du tendon lors de la contraction isométrique des muscles épicondyliens coude en extension.
LES RÉSULTATS
Une évaluation postopératoire a été effectuée au moyen d’un questionnaire par un étudiant en chirurgie. Le recul minimum est de 18 mois (18 mois-5 ans). Les résultats sont les suivants :
– excellent : 41 cas, reprise de toutes les activités sans douleur,
– bon : 17 cas, reprise de toutes les activités avec quelques fois une sensibilité au dérouillage matinal,
– échec : 6 cas, patient inchangé.
Le résultat final est de 90,8 % de bons et excellents résultats.
Aucun patient n’a été aggravé et nous ne déplorons aucune complication postopératoire.
La reprise de la vie courante indolore est de 7 semaines (7 jours — 4 mois). La reprise de l’activité déclenchante indolore est de 6 mois (3-24 mois). La reprise du tennis et du golf est de 6,5 mois (3-36 mois). La moyenne de reprise du travail pour les accidents de travail (17 cas) est de 7 mois (3 patients n’ont jamais repris le travail) et de 1,5 mois pour les autres (47 cas).
La force de préhension finale évaluée au dynamomètre hydraulique est toujours très supérieure à la mesure initiale. Six patients avaient bénéficié d’une chirurgie préalable pour épicondylite (6 désinsertions, 4 neurolyses du nerf radial, 1 désinsertion + réinsertion du tendon, 1 dénervation). Quatre patients sont classés excellent, deux sont toujours en échec. L’analyse de nos six échecs montre qu’il s’agit de trois accidents de travail (une reprise douloureuse à 6 mois et deux reclassements professionnels), deux professeurs de tennis (1 reclassement professionnel et 1 guérison immédiate après soins dentaires) et un confrère psychiatre.
DISCUSSION
C’est à Hohman (27, 28) que nous devons la première désinsertion du tendon commun des épicondyliens. Depuis, d’innombrables techniques ont été rapportées.
Baker le premier réalise en 1993 une désinsertion arthroscopique. Il publie en 2000 et 2008 une série complémentaire et une analyse de ses premiers cas (3, 21). Ses résultats continuent à s’améliorer même longtemps après le geste chirurgical (21). Kuklo (29) dans une étude anatomique montre que la technique arthroscopique est sûre et reproductible. De nombreux auteurs ont comparé la technique arthroscopique, la technique percutanée et la chirurgie classique (4-18-28-31-36). Toutes ces techniques ont des résultats sensiblement comparables (79 %-97 % d’excellent et bon résultat). La chirurgie arthroscopique présente une moindre morbidité, des suites opératoires plus simples, une reprise plus rapide des activités et un avantage esthétique évident (22, 29, 30, 31, 32).
Dans une revue rétrospective de 87 cas, Peart (33) traite 54 cas par chirurgie ouverte et 33 cas par la technique arthroscopique. Les résultats sont excellents dans 69 % des cas pour la chirurgie ouverte et 72 % pour la chirurgie arthroscopique. Les patients traités par arthroscopie reprennent plus rapidement leurs activités (1,7 mois-2,5 mois).
Dans l’étude de Szabo (6) à propos de 109 patients dont 24 sont traités par voie percutanée, 44 par voie arthroscopique et 41 par chirurgie classique. Il n’y a aucune différence pour les complications, les échecs et les scores pré et postopératoires. Pierce (25) dans une revue de la littérature (2000-2015) compare les résultats de différentes séries chirurgicales : chirurgie ouverte (848 cas), percutanée (178 cas) et arthroscopique (578 cas).
La technique de chirurgie classique a un taux d’infection supérieur à l’arthroscopie (moins de 1 %). Les patients rapportent moins de douleurs dans la série arthroscopique et percutanée. La satisfaction des patients est identique quelle que soit la technique. Les facteurs de moins bons pronostics sont le sexe et la taille des lésions intrinsèques du tendon à l’imagerie (34, 35). Yoon (35) dans une série de 45 cas remarque que les femmes ont des douleurs postopératoires plus longues : elles ont à l’imagerie un tendon plus fin et plus petit.
Othman (24) compare la technique percutanée (19 cas) et la technique arthroscopique (14 cas). Les résultats sont identiques, mais les patients traités par voie arthroscopique sont plus satisfaits et plus rapidement.
Solheim (20) compare dans une série de 305 cas les résultats de 80 patients traités par chirurgie classique et 225 cas traités par arthroscopique. Les critères patients sont identiques dans les deux séries. Aucune complication n’est à déplorer. Les résultats sont sensiblement meilleurs pour le groupe arthroscopique (78 %) que dans le groupe chirurgie classique (67 %).
Il existe notamment un meilleur confort postopératoire et une reprise des activités plus précoce dans la série arthroscopique. Solheim (36) réalise plus tard deux séries, l’une avec un simple débridement du tendon et l’autre réalisant un débridement et une ténotomie. Les deux séries ont les mêmes résultats. Il montre que l’abrasion à la fraise de la surface épicondylienne n’est pas nécessaire. Elle augmente la douleur, le saignement et la raideur postopératoires.
Le retour à la vie active, professionnelle ou sportive est très difficile à étudier en raison des facteurs socio-économiques, du type de travail (manuel, bureau, salarial, profession libérale, etc.) ou du sport. Les résultats sont bien différents s’il s’agit d’un accident de travail ou d’une maladie professionnelle (3, 19, 24). Une étude récente Oki (19) portant sur la reprise d’activité après chirurgie arthroscopique retrouve un taux de reprise du travail de bureau de 5,5 semaines et de 8,2 semaines pour un travail manuel.
L’étude de Merella (11), à propos de 101 patients, compare l’efficacité du traitement par injection de PRP (51 cas) et par chirurgie arthroscopique (50 cas). Les suites à court terme sont plus douloureuses après injection de PRP et les résultats à moyen et long terme sont meilleurs avec la chirurgie arthroscopique.
La technique arthroscopique n’entraîne aucun préjudice esthétique, diminue l’agression des tissus sous-cutanés et préserve l’aponévrose des extenseurs si chère à Nirschl (12, 26) et Narakas (37).
CONCLUSION
La plupart des épicondylalgies tendineuses répondent bien à un long traitement médical. La chirurgie est réservée à l’échec d’un traitement médical bien conduit suffisamment longtemps. La ténotomie avec résection des tissus pathologiques est la technique de choix pour traiter cette pathologie et garantir un résultat optimal. Les trois techniques de ténotomie (arthroscopique, percutanée et chirurgie ouverte) ont d’excellents résultats assez comparables. L’importance des lésions intrinsèques et le sexe influent de façon péjorative sur le résultat. La technique arthroscopique permet une reprise plus précoce de toutes les activités, des suites postopératoires moins douloureuses, aucun préjudice esthétique et entraîne un moindre coût.